06 Gen Paralisi del nervo sovrascapolare
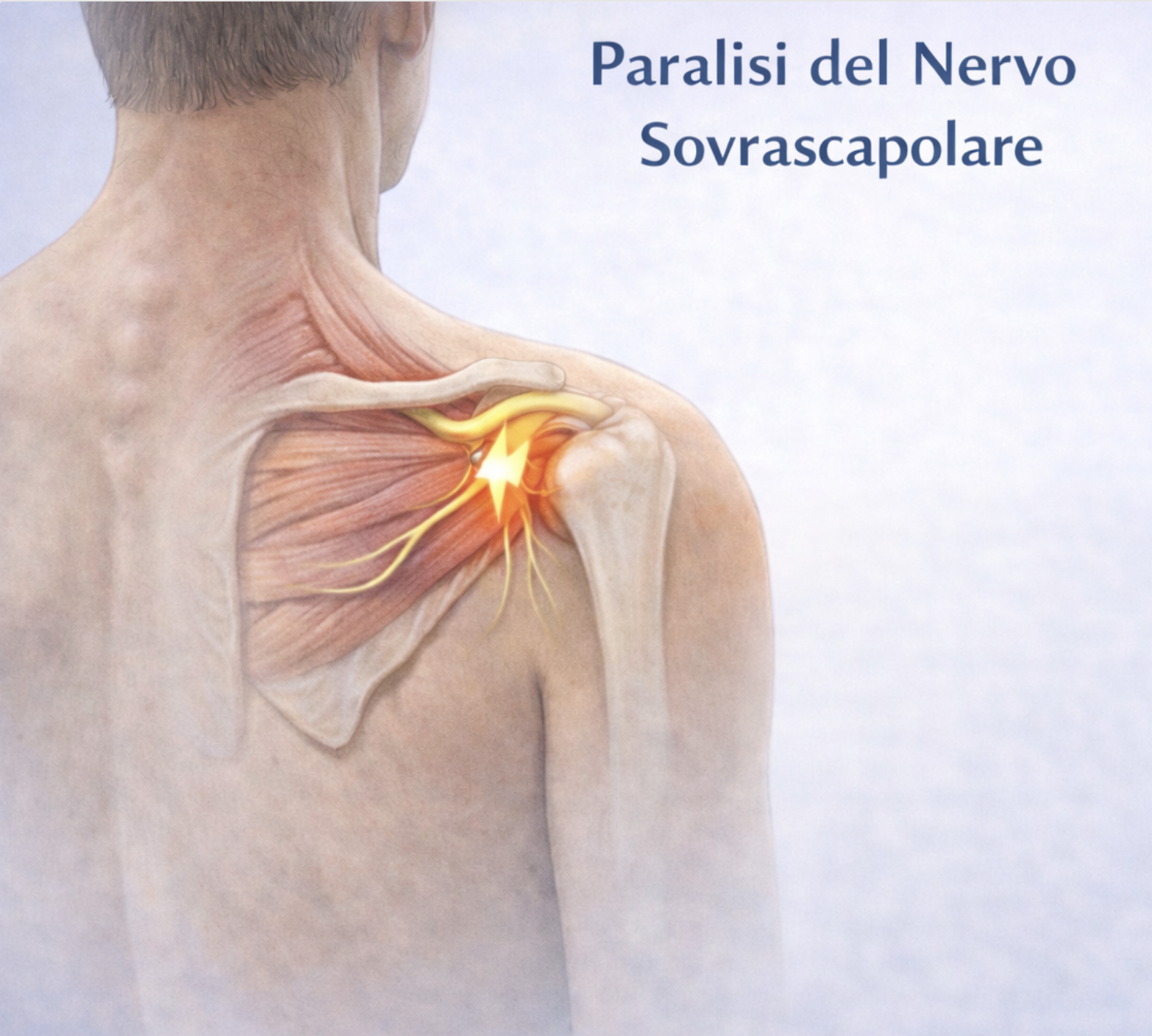
Il nervo sovrascapolare è quel nervo che origina dalla porzione superiore del plesso brachiale (radici C5-C6 e tronco primario superiore) e decorre posterioremente alla scapola.
La paralisi isolata del nervo sovrascapolare è una condizione poco frequente ma significativa, che provoca debolezza della spalla, in particolare nei movimenti di abduzione e rotazione esterna.
L’esame clinico è fondamentale per localizzare la lesione, escludere altre cause e indirizzare il corretto trattamento. Valuta il grado di forza residua in abduzione ed extrarotazione e l’eventuale atrofia muscolare, elementi cruciali per decidere il timing di un intervento chirurgico. La fisioterapia non risolve la causa della compressione o della lesione di questo nervo.
Cos’è il nervo sovrascapolare?
Il nervo sovrascapolare è quel nervo che origina dalla porzione superiore del plesso brachiale (radici C5-C6 e tronco primario superiore) e decorre posterioremente alla scapola. Attraversa l’incisura della scapola passando sotto il legamento trasverso superiore (suprascapular notch) per innervare il muscolo sovraspinato. Successivamente si dirige dietro il corpo della scapola, attraverso l’incisura spinoglenoidea (spinoglenoid notch) per innervare il muscolo sottospinato. La paralisi isolata del nervo sovrascapolare è una condizione poco frequente ma significativa, che provoca debolezza della spalla, in particolare nei movimenti di abduzione e rotazione esterna.
Perché si verifica?
Le cause più comuni comprendono:
- Compressione del nervo:
- All’incisura scapolare (la più frequente).
- All’incisura spinoglenoidea (paralisi isolata del muscolo infraspinato).
- Cisti paralabrali o gangli associati a lesioni del labbro glenoideo.
- Traumi diretti: cadute, lussazioni di spalla, fratture scapolari o della clavicola.
- Sovraccarico funzionale: tipico negli atleti overhead (pallavolo, baseball, tennis).
- Chirurgia della spalla: lesioni iatrogene.
- Neuropatie da stiramento: movimenti forzati di abduzione/rotazione.
- Lesioni del plesso brachiale o radicolopatie cervicali (C5-C6).
Una condizione relativamente frequente negli atleti overhead (pallavolo, tennis, padel, lanciatori, sollevamento pesi) è la cosiddetta “paralisi dinamica”, dovuta a movimenti ripetitivi del braccio sopra il piano scapolare. L’eccessivo stretching del nervo nelle aree di rigidità anatomica (incisura scapolare e spinoglenoidea), ripetuto nel tempo, può portare a paralisi. La presentazione clinica varia in base al punto di lesione del nervo e può coinvolgere sia il muscolo sovraspinato che il muscolo sottospinato.
Sintomi principali
- Debolezza dell’abduzione iniziale di spalla (muscolo sovraspinato) e della rotazione esterna (muscolo sottospinato).
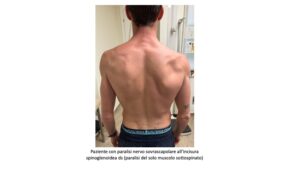
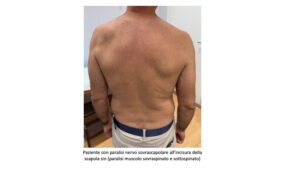
- Atrofia visibile della fossa sovraspinata e infraspinata nei casi cronici.
- Riduzione della forza, soprattutto nei movimenti sopra la testa.
- Dolore notturno, peggiorato dall’uso prolungato del braccio.
- Dolore postero-superiore della spalla, spesso sordo e persistente.
Negli atleti, la paralisi può insorgere lentamente e talvolta essere inizialmente asintomatica. Spesso è un osservatore esterno a notare la deformità e la perdita di tono dei muscoli scapolari (sovraspinato e sottospinato).
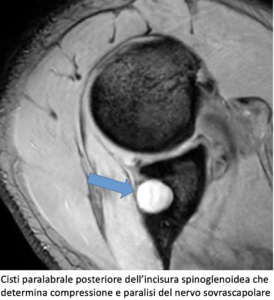
Quando la compressione avviene a livello spinoglenoideo, si osserva una paralisi isolata del muscolo sottospinato, con debolezza della sola extrarotazione e abduzione conservata.
Esame clinico
L’esame clinico è fondamentale per localizzare la lesione, escludere altre cause e indirizzare il corretto trattamento. Valuta il grado di forza residua in abduzione ed extrarotazione e l’eventuale atrofia muscolare, elementi cruciali per decidere il timing di un intervento chirurgico.
Indagini strumentali
Una accurata raccolta anamnestica ed un accurato esame obiettivo il più delle volte sono sufficienti sia per fare diagnosi che per stabilire la sede di compressione o lesione del nervo.
Accertamenti utili includono:
- Elettromiografia (EMG): conferma la diagnosi e valuta la gravità della lesione.
- Risonanza magnetica (RM): individua masse compressive, cisti paralabrali, anomalie anatomiche e segni di denervazione muscolare.
- Ecografia: utile per rilevare atrofie o compressioni.
Trattamento non chirurgico
Il trattamento conservativo viene utilizzato nelle forme lievi o da sovraccarico, sebbene questa problematica sia scarsamente evidenziabile nelle fasi iniziali. Il trattamento conservativo consiste in:
-
- Riposo e sospensione dell’attività sportiva.
- Fisioterapia (rinforzo muscolare compensatorio e stretching).
- Antinfiammatori e infiltrazioni nei casi dolorosi.
È importante sottolineare che, in presenza di iniziale atrofia muscolare, l’intervento chirurgico diventa necessario. Se la causa della paralisi non viene risolta, il recupero della funzione è impossibile. La fisioterapia è inutile di fronte a una paralisi di questo nervo. Sarà necessaria e fondamentale dopo l’intervento chirurgico, per aiutare il paziente ad ottenere il massimo recupero funzionale.
Per le lesioni traumatiche del nervo, l’intervento non dovrebbe essere rimandato oltre i 3-6 mesi. Nei casi di compressione dinamica tipica degli atleti, il riposo è fondamentale, ma risulta comunque necessario risolvere la causa compressiva per evitare una paralisi permanente. La fisioterapia non risolve la causa della compressione.
Trattamento chirurgico
Indicato nei casi di mancato recupero spontaneo (lesioni da strappo, taglio o compressioni croniche con evidente ipotrofia). L’intervento deve essere eseguito il prima possibile.
Nei casi di compressione, il trattamento chirurgico prevede:
-
- Decompressione del nervo: il nervo viene liberato dal tessuto patologico con tecnica artroscopica o open.
- Rimozione di cisti paralabrali o correzione di lesioni labrali.
- Rimozione di masse comprimenti
- Nei casi cronici con grave deficit: trasposizioni tendinee o procedure di rinforzo muscolare.
Nei traumi acuti, l’intervento chirurgico prevede:
- Sutura diretta: alcune lesioni possono essere trattate, quando possibile, con una sutura diretta che rappresenta il modo migliore per una riparazione del nervo ai fini prognostici di un buon recupero. Non sempre però è possibile eseguirla.
- Innesti nervosi: indicati se il nervo presenta un piccolo gap che non può essere trattato con una sutura diretta
- Trasferimenti tendinee: consentono un recupero rapido delle funzioni motorie, spostando tendini sani per ripristinare l’extrarotazione della spalla.
- Trasferimenti nervosi: rappresentano l’ultima innovazione tecnica della chirurgia nervosa. Alcuni nervi adiacenti vengono staccati e trasferiti sul nervo sovrascapolare per permettere una reinnervazione dei muscoli paralizzati.
Prognosi
- Buona se il trattamento viene eseguito precocemente (entro 6-12 mesi dall’inizio dei sintomi).
- Se la compressione è prolungata, l’atrofia muscolare può diventare irreversibile.
- Nei casi cronici vengono utilizzati trasferimenti tendinei che necessitano di un importante ciclo fisioterapico postoperatorio e mirato e ristabilire l’extrarotazione e abduzione di spalla
- Gli atleti possono tornare all’attività sportiva, ma i tempi di recupero variano (1-3 mesi) a seconda del tipo di intervento utilizzato.

Sorry, the comment form is closed at this time.